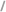第7章 糖尿病に関する検査
薬物療法の適応
糖尿病の治療の基本は食事療法と運動療法です。これらの治療で充分にコントロールできない時には薬物療法を併用します。充分な食事療法をせずに、ただ血糖値を下げるためだけに薬を使うことは避けなければなりません。しかし、薬物を嫌って血糖が高いまま漫然と食事療法と運動療法だけを続けると、膵臓のインスリンを作る細胞を疲れさせて糖尿病を悪化させることになります。薬物療法が必要と判断される場合は薬の力を借りるべきです。糖尿病の治療薬には多くの種類があり、どの薬があうかは人それぞれ異なります。適切な薬剤をタイミングよく上手に利用すれば、血糖コントロールは必ず良くなります。
経口血糖降下薬による治療
2型糖尿病で食事療法と運動療法だけで血糖がコントロールできない場合は経口血糖降下薬を考慮します。作用機序の異なるいろいろな薬剤がありますので、その中からあう薬を選んで内服します。基本的には少量から始めて効果が出る量に増やしていきます。また、作用機序の異なる薬を併用するとうまくコントロールできることがあります。内服の時間と食事の時間を規則正しく守りましょう。
インスリン分泌を刺激しない薬
インスリンの効きをよくする効果のある薬と、糖の吸収・排泄を調整する薬があります。
- ビグアナイド薬 (メトホルミン;メトグルコ®など)
筋肉でのブドウ糖の利用を高め、肝臓からのブドウ糖放出を抑制して血糖を下げる薬です。単独では低血糖を起こすことはほとんどなく、体重も増えにくいため2型糖尿病で肥満のある方に有効です。乳酸アシドーシスの危険があるため、高度の肝・腎機能障害、心血管・肺機能障害がある方には使えません。また、高齢の方には慎重に投与する必要があります。 - チアゾリジン薬 (ピオグリタゾン;アクトス®)
インスリンの感受性を改善して血糖を下げる薬です。肥満のある方に効果的ですが、副作用としてむくみによる体重増加を起こすことがあります。心不全、骨折(特に女性)も注意が必要です。 - α-グルコシダーゼ阻害薬 (アカルボース;グルコバイ®、ボグリボース;ベイスン®、ミグリトール;セイブル®)
小腸でのブドウ糖の吸収を遅らせ、食後の急激な血糖上昇を改善させる薬です。食直前に内服します。この薬単独では低血糖を起こすことはほとんどありませんが、インスリンやスルホニルウレア薬と併用する場合は低血糖を起こすことがあります。その場合には、砂糖ではなくブドウ糖を摂取する必要があります。内服始めのころは、お腹にガスが貯まりやすく、おならが増えたり下痢や軟便が生じたりすることがありますが、たいていは内服を続けるうちに軽快します。 - SGLT2阻害薬 (ルセオグリフロジン;ルセフィ®、エンパグリフロジン;ジャディアンス®など)
腎臓に作用して排泄される尿糖の量を増やすことにより血糖を下げる薬です。体重が減りやすいため2型糖尿病で肥満のある方に有効です。浸透圧により尿量が増えるため、脱水にならないように水分摂取をしっかり行う必要があります。また、尿路感染症や性器感染症にも気をつける必要があります。
インスリン分泌を刺激する薬
膵臓を刺激してインスリ分泌を増やすことにより血糖を下げる薬です。スルホニルウレア薬では正常以下に血糖が下がりすぎる(低血糖になる)可能性があります。また、食事療法を十分に行わないと体重が増えてしまう場合もあります。
- DPP-4阻害薬(シタグリプチン;ジャヌビア®、アログリプチン;ネシーナ®、リナグリプチン;トラゼンタ® など)
血糖が高いときにインスリン分泌を増やすため、単独では低血糖がおきにくい薬です。副作用も少なく、体重増加を起こしにくいため高齢の方にも使いやすい薬です。他の薬(特にスルホニルウレア薬)やインスリンとの併用で低血糖が起こることがあるので注意が必要です。 - 速効型インスリン分泌促進薬(ナテグリニド;スターシス®・ファスティック®、ミチグリニド;グルファスト®、レパグリニド;シュアポスト®)
インスリン分泌を促す作用によって食後の血糖上昇を改善させる薬です。内服後、3時間程度効果が持続します。そのため、各食直前に内服する必要があります。内服後に食事を摂取しなければ低血糖を起こす可能性があります。 - スルホニルウレア薬(グリメピリド;アマリール®、グラクリジド;グリミクロン®など)
強力に血糖を下げる薬ですが、インスリンを作る能力がある程度残っている人にしか効果がありません。主な副作用は低血糖と体重増加です。通常朝1回、または朝夕2回に分けて内服します。内服後12-24時間程度効果が持続します。
インスリン療法
インスリンの作用が不足するために慢性に高血糖が持続するのが糖尿病です。足りないインスリンを注射で補えば血糖値は下がります。1型糖尿病、妊娠合併糖尿病、糖尿病性昏睡、大きな手術の前後、重い肝疾患や腎疾患、感染症の合併、または経口血糖降下薬でコントロールできない2型糖尿病ではインスリン注射でのコントロールが必要です。「インスリン注射を一旦始めたら一生続けなければいけない」と思っている人もいますが、2型糖尿病の場合はインスリン注射を用いて膵臓をしばらく休めると、インスリンを作る機能が回復してインスリン注射を止めることができる人がたくさんいます。インスリン注射には色々な種類がありますので、自分の注射しているインスリンの名前と量、特徴を覚えておきましょう。
インスリン製剤の種類
インスリン製剤は作用発現時間、作用持続時間によって超速効型、速効型、混合型、中間型、持効型溶解、配合溶解に分けられます。
インスリン自己注射の方法
インスリンは腹部や大腿の皮下に毎回部位を少しずつずらして注射して下さい。ペン型注射器にセットした使いかけのインスリンは室温で保管しますが、まだ使っていない新しいインスリン製剤は冷蔵庫(冷凍庫に入れないで下さい)で保管します。使い捨てペン型注射器でインスリンを注射する方法の概略を説明します。
- 手をよく洗います。
- インスリンが必要な量残っているか確かめます。
- 混濁したインスリンはよく振って混和します。
- 先端のゴムの部分を消毒し使い捨て注射針を装着します。
- 目盛りを2単位に合わせて空打ち(空気抜き)をします。
- 目盛りを注射したい単位数に合わせます。
- 腹部の注射部位を消毒します。
- 皮下脂肪をつまんで、皮膚に垂直に注射します。
- 注射ボタンを最後まで押したら数秒間そのままに保ったあと針を抜きます。
- 注射した場所を消毒綿で拭きます。
- 注射針をペン型注射器からはずして廃棄容器に入れます。
- 使用済みの注射針やペン型注射器は診察時に病院へお持ちいただければ病院で処分します。
GLP-1受容体作動薬
血糖に応じて膵臓のβ細胞に作用してインスリン分泌を促進する注射製剤です。血糖上昇作用のあるグルカゴン分泌を抑制する作用もあります。単独使用では低血糖をきたす可能性は低く、食欲抑制作用もあり、体重の低下作用があります。副作用に下痢、便秘、嘔気などの胃腸障害が投与初期にみられることがあります。1日1-2回、週に1回の製剤があります。

低血糖
低血糖とは
血糖値が50〜60 mg/dl以下になり次項のような症状がみられることを低血糖といいます。インスリン注射、スルホニルウレア薬、速効型インスリン分泌促進薬などの薬物療法を受けている人に起こることがあります。低血糖は早く適切な対処さえできればこわいものではありませんが、低血糖にならないように予防することが大切です。低血糖については家族やまわりの方にも知っておいてもらうとよいでしょう。
低血糖の症状
低血糖の症状には血糖が急速に下がったために交感神経が刺激されて生じる症状(発汗、動悸、頻脈、ふるえ、顔面蒼白など)と、血糖が低いための中枢神経症状(頭痛、眼のかすみ、空腹感、眠気、あくびなど)があります。血糖が50mg/dlより低くなると、より強い中枢神経症状(意識障害、しゃべれなくなる、歩けなくなる、異常行動、けいれんなど)が出現し意識がなくなる(昏睡)ことがあります。神経障害がある場合は交感神経刺激症状が見られず、低血糖がおこったことに気づかれにくいことがあります。このような場合は他の症状なくいきなり意識がなくなることがあります。
低血糖になったときの対処
症状の軽いうちに早く対処することが大切です。軽いうちは糖分を摂ると治ります。
- 直ちに砂糖10〜20gを水に溶かして飲みます。常時、砂糖またはブドウ糖を携帯しましょう。砂糖のない場合、糖質含有食品(コ-ラや缶ジュ-ス類を半分〜1本)を摂ります。αグルコシダ-ゼ阻害薬を内服している人はブドウ糖やブドウ糖含有のジュ-スなどを摂る必要があります。10-15分で症状の改善がない場合、もう1回砂糖10〜20gを摂ります。食事の時間が近い場合は早めに食事をとりましょう。
- 意識のない場合や糖分を経口摂取できない場合は、救急車で病院に連れて行ってもらいブドウ糖を注射します。
低血糖の主な誘因
食事摂取量の不足、食事時間の遅れ、いつもはしない強い運動、インスリンや内服薬の量や時刻の間違いなど、いつもと違う不規則なことがあったときに低血糖が起こります。規則正しい生活を心がけましょう。低血糖が起こりやすいのは薬の効果が強く出る時間帯、食事前のおなかが空く時間です。もちろん不適切に強すぎる薬が処方されている場合には低血糖の危険が高くなります。
低血糖の予防
- 食事は、時間・量ともに規則正しく摂りましょう。嘔吐・下痢が続くとき、食事が摂れないときには、主治医に連絡して下さい。
- いつもより運動量が多くなる時は、補食などについて事前に主治医に相談しましょう。
- 薬の効果が強く出る時間帯、食事前のおなかが空く時間の運動は避けましょう。
- 薬の量や飲み方(使い方)は、主治医の指示通り正しく守りましょう。もし服用(使用)を間違った時は主治医に連絡して下さい。検査その他の理由で食事がとれない場合は、主治医に相談しましょう。
- 他の病院で薬をもらう時は糖尿病で薬の治療を行っていることを伝えましょう。薬の中にはいっしょに飲むと効果に影響する薬があります。
その他の注意
- 自動車の運転中や、高所作業、危険を伴う作業を行っているときに低血糖を起こすと事故につながる恐れがありますので、特に注意しましょう。
- 注意していても意識を失うような強い低血糖を起す可能性があります。糖尿病手帳を常に身につけておき、すぐに対処してもらえるようにしましょう。
- 糖尿病の罹病期間が長く神経障害がある人では低血糖の症状がなく突然意識がなくなることがあります。無自覚低血糖といいます。
- 進行した糖尿病性網膜症がある場合は低血糖が眼底出血のきっかけになる場合があります。